総合外傷センター
概要
2022年4月より総合外傷センターを開設しました。重症外傷診療体制の更なる充実をめざします。

なぜ外傷治療に力を入れなければならないのでしょうか?
私たちの暮らす滋賀県湖北湖東地域は都会のように人口が密集している訳ではなく、“大きな外傷”が多く発生するような印象はありません。しかし、この地域は古くから交通の要所で、鉄道(新幹線、JR、近江鉄道)や道路(名神高速道路、北陸自動車道、国道8号線、国道21号線、湖岸道路)が集中しており、時折大きな事故が発生しています。また、いくつもの大工場や工業団地があることから労災事故が発生したり、豊かな自然の中で農作業やレジャーに伴う事故での救急搬送が少なからずあります。
一方でひどい外傷の場合、大学病院のような県南部の大病院への移送は患者さんの身体への負担が大きすぎて困難となります。今までも当院は外傷の受け入れを積極的に行ってきましたが、更に充実した体制の整備が必要と考えました。
総合外傷センターとは
先に述べたように、当院では今までもひどい外傷の対応を行ってきました。重症の外傷の場合、複数回の手術や集中治療室での治療、リハビリテーションなどが長期にわたり必要となることがあります。その際には、身体のことだけでなく精神的・社会的支援が欠かせません。今までは主治医の裁量の中でこれらが行われていましたが、治療内容のバラツキを抑え必要十分な支援をどの方にも提供できるよう多くの職種がチームを組んで治療に当たります。これが「総合」の意図するところです。
「総合外傷センター」の目指すところ
このセンターを開設するにあたり、2つの目標の達成を目指しています。
-
防ぎえた外傷死をなくす No preventable trauma death
「防ぎえた外傷死をなくす」には、外傷死が発生する時相に合わせた対応をしっかり組み合わせることが必要です。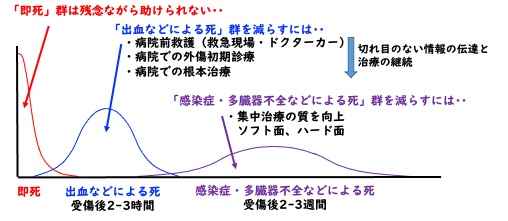
-
全人的苦痛の緩和 Palliation of total pain
「全人的苦痛」とは、近代ホスピス運動の創始者と言われるイギリスのシシリー・ソンダーズが末期癌患者さんとの関わりの中から提唱された概念で、緩和ケア領域では一般的な概念です。これは外傷患者さんたちにも当てはまり、彼らのつらさは外傷による痛みなどの肉体的な苦痛だけではないと考えます。全人的苦痛の存在を意識しながら、その緩和に努めていきます。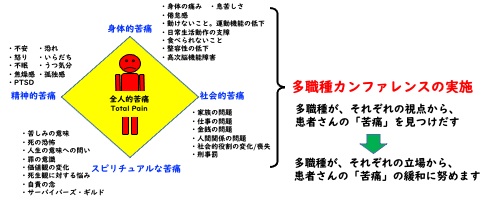
目標達成のための方策
前述の目標を達成するため、3つの『最大化』と2つの『支え』に取り組んで行きます。

①救命率の最大化
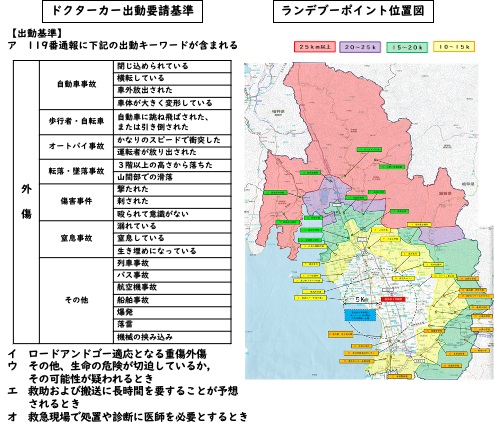
要請を受けた傷病者を単に受け入れ治療するだけでは、重症外傷の救命率改善に限界があります。院内の多くの専門職が有機的に連携できるような調整機能を要する受入体制の構築と、メディカルコントロールや病院前救護体制を含めた連携の確立が必要です。
- メディカルコントロール体制
湖東・湖北救急ブロック内の外傷医療体制の構築 - 病院前救護体制の充実
消防指令課・救急隊の能力向上への支援
ドクターカー運用による早期介入と情報伝達 - 院内の多部門連携調整体制
初期診療から集中治療まで救急科や集中治療科等が一貫して調整役となり、脳神経外科、外科、整形外科、麻酔科などの救命にあたる専門科や、臨床支援部門(看護部、放射線科部、検査部、薬剤部等)が有機的に協働できるような体制をとります。
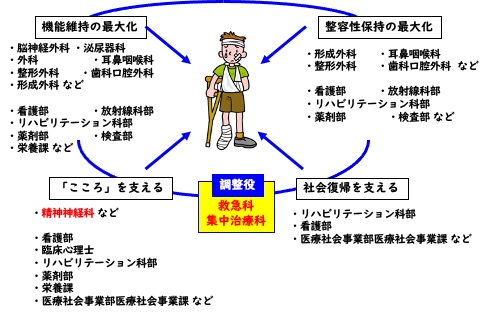
②機能維持の最大化
単に命が助かっただけでは十分でなく、その後の社会生活を送る上で身体・脳機能を維持することは非常に重要です。初期診療の段階から救急科や集中治療科等が調整役となり、脳神経外科、外科、整形外科、形成外科、泌尿器科、耳鼻いんこう科、歯科口腔外科などの機能維持にあたる専門科や、臨床支援部門(看護部、リハビリテーション科部、放射線科部、検査部、薬剤部、医療社会事業部社会課等)が有機的に協働作業できるような体制をとります。
③整容性保持の最大化
命と身体機能の維持だけでは不十分で、整容性(いわゆる“見た目”)を持つことも重要です。特に顔や手など他の人から見える部分に大きな傷跡を残さないことは、退院後の生活の質の向上に不可欠です。初期診療の段階から救急科や集中治療科等が調整役となり、形成外科、整形外科、耳鼻いんこう科、歯科口腔外科などの整容性保持にあたる専門科や、臨床支援部門(看護部、リハビリテーション科部、放射線科部、検査部、薬剤部等)が有機的に協働作業できるような体制をとります。
④「こころ」を支える
大きな事故などで傷を負うのは身体だけではなく、「こころ」にも大きな傷を残します。初期診療の段階から救急科や集中治療科等が調整役となり、受傷患者本人やその家族のこころの支援にあたる精神神経科や、臨床支援部門(看護部、臨床心理士、リハビリテーション科部、医療社会事業課等)が有機的に協働作業できるような体制をとります。
⑤社会復帰を支える
病院での治療やリハビリテーションを終えた後は必ず社会に戻ることになります。しかし退院後そのまま社会復帰することが難しい場合もあります。初期診療の段階から救急科や集中治療科等が調整役となり、退院後の社会復帰を見据えて支援部門(リハビリテーション科部、ソーシャルワーカー部門、看護部等)が有機的に協働作業できるような体制をとります。
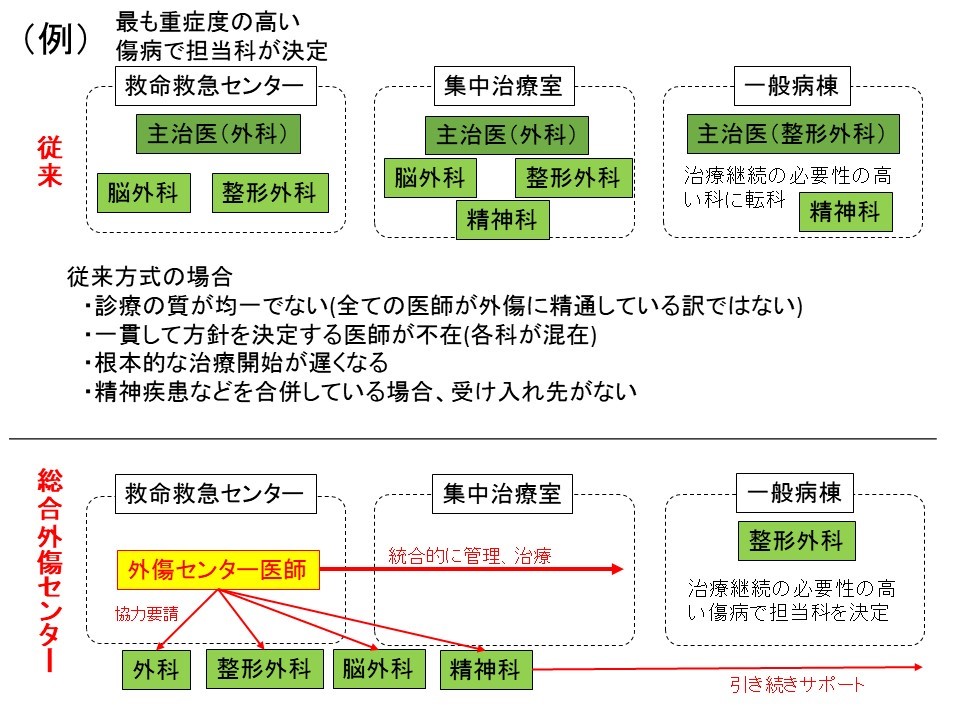
総合外傷センターの診療体制
これまでは各科医師の持ち回りで救急外来を担当し、初期診療の後に必要に応じて各科に引き継ぐ体制を取っていました。一般的に多くの病院ではこのシステムが採用されていますが、この体制には以下のような問題点もあります。
- 初期診療を行う医師が必ずしも重症外傷に精通しているとは限らず、診療の質が均一でない
- 複数の診療科にまたがる外傷の場合、複数の医師が関与し一貫した方針を決定する医師が不在となる
- 各科の医師を呼び出すのに時間がかかり、根本的な治療開始が遅くなる
- 精神疾患などを合併している方の場合、受け入れ先がなく搬送先が決まらない
このような問題点を解決するために「総合外傷センター」では以下のような診療体制を採用しています。
- 常時、外傷診療に精通した医師(外傷センター医師)が待機しています。
- 重症外傷の搬入が決定した時点から救命救急センターに外傷センター医師が参集し、診断、初期治療、根本的治療(止血のための手術等)、集中治療の全てを責任者として一貫して指揮を行います。
- 救命救急センター内で手術ができる設備を有し、救命に必要な手術を直ちに実施します。
- 常に同じメンバーでチームを組むことで治療方針の一貫性を保つことができます。
- 定期的に多職種カンファレンスを行い、治療方針を共有します。
- 初期診療のみではなく麻酔や手術を一貫して担当することにより、救命のみならず後遺症の残存を最小限にした診療を行います。
病院前救護との連携
前述した「出血などによる死」群を救命するためには、受傷現場から病院に到着するまでのフェーズが重要となります。このフェーズは主に消防救急が担当していますが、病院からドクターカーを出し医療者を受傷者に早期に接触させることで病院への的確な情報の連携をはかっています。
救命救急センターでの外傷初期対応
当院救命救急センターには外傷処置室があり、専用の入口を通って救急車から直接入室します。患者さんは温度管理された室内で脱衣され、迅速に処置を受けることができます。
非常に不安定な重症外傷の場合には、速やかにダメージコントロール戦略に沿った処置を開始します。呼吸・循環の安定化に努めながら、ダメージコントロール手術や血管内カテーテル治療による緊急止血術等の蘇生処置を行っていきます。
救命救急センター内で施行可能な主な処置
- 全身麻酔・循環呼吸管理
- 輪状甲状靭帯切開による外科的気道確保
- 緊急穿頭術
- 緊急開胸術(左右開胸、Clamshell開胸)
- 胸部大動脈遮断
- 心嚢開窓術
- 緊急開腹術(Crush Laparotomy)
- 後腹膜ガーゼパッキング術
- タニケットによる四肢出血のコントロール
- 蘇生的大動脈閉塞バルーン(REBOA)挿入
- 創外固定術、ハローベスト装着

救命救急センター内の施設設備
- 一般初期診療室(3床)
- 外傷処置室(1床)
- 血管造影検査室:緊急血管内カテーテル治療(IVR)に対応
- レントゲン検査室
- CT検査室
- MRI検査室
特に以下のような例では当院の力を発揮できるものと考えています。
- 自殺など精神科疾患を合併した方の重症外傷
- 複数診療科にまたがる重症外傷
- 血管内カテーテル治療を要する外傷
- 脊髄損傷、骨盤骨折を伴う外傷
- 胸郭再建の必要な重症胸部外傷(肋骨固定、胸骨固定 等)
このような他院では治療に手こずる病態に対しても常時対応可能な体制となっています。
蘇生処置を行い出血のコントロールがつけば、救命救急センターに併設された集中治療病棟に移ります。ここで引き続き厳重な全身管理を行っていきます。
集中治療室での治療
初期治療での蘇生処置が終わったあとは、集中治療室での全身管理を行っていきます。全身状態の安定を図り、タイミングを診ながら待機的な根治手術や再建術を施行します。
この救命治療中、併せて全人的苦痛の緩和にも努めます。これには様々な専門性をもつ職種が一同に集まりカンファレンスを行うことが重要です。多方面から患者さんの苦痛を理解し、その緩和に向けた協力を行っていきます。
なお当院には数多くの精神科医が常勤しており、「こころ」を支えるという点では県内他の医療機関より充実しています。 多職種カンファレンスには、
- 担当医(主に集中治療科、救急科医師)
- 関連する専門科医師(例えば、外科、脳神経外科、形成外科など)
- 精神科医師、臨床心理士
- ICU看護師
- 薬剤師
- 臨床検査技師
- 臨床工学技士
- リハビリテーション科(理学,作業,言語療法士)
- 管理栄養士
- 社会福祉士、精神保健福祉士 など
が参加します。
必要に応じ、手術室看護師や地域医療連携課職員などに参加してもらうこともあります。
総合外傷センター担当医師
中村誠昌(救急科部長):胸腹部外傷・血管外傷担当
- 日本救急医学会救急科専門医
- 日本外科学会外科専門医・指導医
- 日本消化器外科学会専門医・指導医
長門 優(集中治療科部長):集中治療・外傷麻酔担当
- 日本集中治療医学会専門医
- 日本麻酔科学会麻酔科専門医
- 日本外科学会外科専門医・指導医
- 日本消化器外科学会専門医
白川 努(救急科部副部長):四肢脊椎骨盤軟部組織外傷担当
- 日本救急医学会救急科専門医
藤井雅士(麻酔科部副部長):集中治療・外傷麻酔担当
- 日本麻酔科学会麻酔科専門医・指導医
- 日本集中治療医学会専門医
- 日本ペインクリニック学会専門医
- 日本呼吸療法医学会専門医
日野篤信(放射線科医師):外傷血管内治療(IVR)
総合外傷センターに関わる医師スタッフ
樋口一志(脳神経外科部長):頭部外傷担当
- 日本脳神経外科学会専門医
- 日本脳神経血管内治療学会専門医
中村一郎(第二外科部長):胸腹部外傷担当
- 日本外科学会外科専門医
- 日本消化器外科学会専門医・指導医
大田信一(放射線科部長):画像診断・血管内カテーテル治療担当
- 日本医学放射線学会放射線診断専門医
- 日本インターベンショナルラジオロジー学会IVR専門医
- 日本脈管学会脈管専門医
- 腹部ステントグラフト指導医
増田鋼治(形成外科部長):形成外科外傷・熱傷担当
- 日本専門医機構認定形成外科専門医
- 日本創傷外科学会専門医
- 小児形成外科分野指導医
中島正敬(産婦人科部長):妊婦外傷担当
- 日本産科婦人科学会専門医・指導医
- 日本産科婦人科内視鏡学会技術認定医
- 母体保護法指定医
原田吉将(泌尿器科部長):腎尿路系・外陰部外傷担当
- 日本泌尿器科学会専門医・指導医
- 日本透析医学会専門医
- ICD制度協議会ICD
菊岡弘高(耳鼻いんこう・頭頸部外科副部長):頭頚部外傷担当
- 日本耳鼻咽喉科学会耳鼻咽喉科専門医
中村英樹(精神科部長):外傷精神治療担当
- 日本精神神経学会専門医・指導医
- 精神保健指定医
- 精神保健判定医
山本正仁(新生児科部長):小児外傷支援担当
- 日本小児科学会小児科専門医・指導医
- 日本周産期・新生児医学会周産期専門医(新生児)・指導医
浅田泰幸(歯科口腔外科部医長):口腔外傷担当
- 日本口腔外科学会専門医
- 日本口腔診断学会認定医
救命救急センター、総合外傷センターでは共に働いていただける医師を募集しています。
